令和6年度診療報酬改定~かかりつけ医機能の深化~
長 幸美
医療介護あれこれ令和6年の改定は、2025年問題に向けて最後の改定となっています。
2025年問題は、団塊の世代の方々がすべて後期高齢者(75歳以上)となり、「超高齢者社会」となるため、社会構造や体制が大きな分岐点を迎えて、雇用・医療・福祉などの様々な分野に影響を与えることが予測されています。
しかし実際には、75歳はまだまだ現役、お元気な方も多く、それよりも、2040年問題・・・つまり、「団塊の世代ジュニア」の方々が65歳以上となる時期、働き手がさらに減ることが予測され、その中で90歳を超える団塊の世代の方々への医療や介護の需要はさらに高まることも予測されています。
その中で「働き手の世代」の人数は年々減っていくことも見込まれていて、その少ない人数で、いかにして医療・介護・福祉で支えていくか・・・ということが大きな課題となってきています。
今回の改定のキーワードは、「働き方改革」「医療DX」「地域連携」。
つまり、少ない働き手でも支えていける仕組みをどう作るか、重症化させないために何をするか・・・ということがこの中に込められたメッセージだと思います。
こういった背景をもとに、地域の医療機関は、それぞれの役割を明確にして、地域の一員として何をするか、が問われているように思います。
これまでは「病院の病床機能」に着目されていたように見えていたかもしれませんが、地域を支える視点で、今回は「診療所」の先生方にも大きく影響が出てくると思われます。
その一つの「かかりつけ医機能」について考えてみましょう!
目次
「かかりつけ医機能」とは・・・?
10年ほど前から、「かかりつけ医」について様々に議論されてきました。
日本医師会では、「かかりつけ医」を「なんでも相談できるうえ、最新の医療情報を熟知して、必要な時には専門医、専門医療機関を紹介でき、身近で頼りになる地域医療・保健・福祉を担う総合的な能力を有する医師」と位置付けられていて、平成18年から「日医かかりつけ医機能研修制度」が、医師の生涯教育の一環としても行われています。
実は医療法の中でも、以下のような記載があります。
【医療法施行規則(省令)】
別表第一第二の項第一号イ(13)(地域医療連携体制)
(iii) 身近な地域における日常的な医療の提供や健康管理に関する相談等を行う医療機関の機能として厚生労働大臣が定めるもの(以下「かかりつけ医機能」という。)【医療法施行規則別表第一の規定に基づく病院、診療所又は助産所の管理者が都道府県知事に報告しなければならない事項として医療法施行規則別表第一に掲げる事項の内、厚生労働大臣の定めるもの(告示)】
第十七条 規則別表第一第二の項第一号イ(13)(iii)及びロ(13)(ii)に規定する厚生労働大臣が定める身近な地域における日常的な医療の提供や健康管理に関する相談等を行う医療機関の機能は、次のとおりとする。ただし、病院については、第五号に掲げるものを除く。
一 日常的な医学管理及び重症化予防
二 地域の医療機関等との連携
三 在宅医療支援、介護等との連携
四 適切かつ分かりやすい情報の提供
五 地域包括診療加算の届出
六 地域包括診療料の届出
七 小児かかりつけ診療料の届出
八 機能強化加算の届出
R5年の医療法改正(「全世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律」の一部)の中で、次の3点を実施することが決められ、今回の改定の中に盛り込まれてきています。
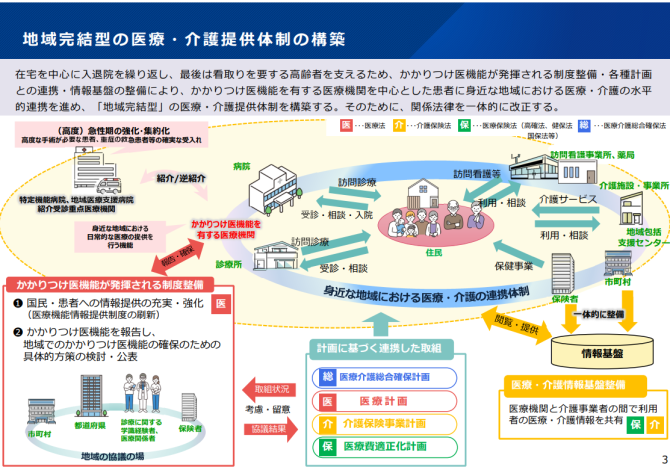
これは、地域の医療機関ごとの機能を明確化し、
①まずかかりつけ医を受診し、
②そこから基幹病院の専門外来を紹介してもらうこと
③専門外来での治療が一定程度終了した後には、かかりつけ医に逆紹介を行うこと
・・・という外来医療の流れ・機能分化を深化させ、同時に、地域包括ケアシステムの中で極めて重要な役割を果たす「かかりつけ医機能を持つ医療機関」の明確化を図るというねらいがあります。

令和6年度診療報酬改定への影響
かかりつけ医機能については、今年から「医療機能情報提供制度」が刷新され、来年度(令和7年4月)以降に運用が本格化します。
医療機関のホームページだけではなく、都道府県知事が報告内容を確認したもの・・・つまりこれまでよりも精度の高い情報が、地域の関係者との協議の場や住民の皆さまにも情報提供されることになるということです。
かかりつけ医機能が評価された診療報酬点数
では、診療報酬点数上どのようなものが「かかりつけ医」の評価として考えられているのかここで確認してみましょう!
診療報酬上の評価としては、以下の6点があげられます。
①機能評価加算
②地域包括診療加算・認知症地域包括診療加算
③地域包括診療料・認知症地域包括診療料
④小児かかりつけ診療料
⑤生活習慣病管理料
⑥在宅患者訪問診療料・往診料
⑦在宅時医学総合管理料・施設入居時等医学総合管理料(在宅療養支援診療所・病院)
「ときどき入院、ほぼ在宅」を支えるために、病院では「地域包括ケア病棟入院料・地域包括ケア入院医療管理料」を有している医療機関は「かかりつけ医機能」を有するものと判断されるのではないでしょうか?
皆さまの医療機関では、これらの診療報酬を算定しておられませんか?
逆に地域にお住まいの方を継続的に診療されていて、上記「かかりつけ医機能」の評価(施設基準)を届出されていない又は算定されていない医療機関さま、算定漏れではありませんか?
一度見直してみてください。
病院との連携、そして介護事業所との連携
皆さまの医療機関の半径5㎞以内にどのような病院様があるでしょうか?
患者さんの診療時、「これは?」と思ったとき、患者さんから求められたとき、地域の医療機関で専門的に診療している医療機関名がスッと出てきますか?
実は、専門的な医療提供が必要になった時に紹介できる医療機関をいくつか知っておく(連携体制ができている)ということは、外来診療を行う上で、とても重要です。
しかも、その診療科の診療日や得意分野の把握をしておくことも大事です。
なぜならば・・・「必要な時には専門医・専門医療機関を紹介できること」がかかりつけ医には求められているからです。しかしながら、医師が一人で診療されている医療機関では、何もかも先生の知恵に頼ってばかりでは、無理がありますよね。地域の医療機関だけではなく、介護事業所や障害福祉サービス事業所など、病状に応じてサポートしてもらえる事業所をまとめておくなど、情報を整理・集約しておくのは、事務職員が得意な仕事です。
令和6年度の診療報酬・介護報酬・障害報酬の改定では、これらの連携に関して非常に多くのプラス評価がされています。これはトリプル改定でなければできない内容で、診療・介護・障害がスムーズに連携できるよう双方の支援に当たって情報共有を行うことへの評価です。
急性期の医療機関(高度急性期・救急病院)との連携
今回「下り搬送」という言葉が出てきました。
これまで救急外来での「トリアージ」に点数がついていましたが、高度急性期や救急病院など、多緊急車両車両の受入れを行っている医療機関で、運ばれた患者さんのトリアージを行い、この状態なら、「A病院で診療が可能だ、当院(高度急性期の病院)のベッドを使うほどの状態ではない」と判断された場合、 適切な医療提供ができる医療機関に搬送することにより、高度急性期や救急病院の病床を使用せず結果として高度な重症患者を断らなくてもよい仕組みができてきました。
下り搬送にはかなりいい点数がついていますが、これまでのような「とりあえず入院させベッドを埋める」ということが認められなくなってきた、という側面もあるような気がします。
また、地域包括ケア病棟とDPC病床(急性期一般病床)の中間的な重症度を取り入れた「地域包括医療病棟」という病棟ができました。1日の基本単価は3050点で、看護補助充実加算や夜間の看護師の勤務配置など、加算を積み上げていくと4500点/日ほどにはなり、かなり高い点数がついています。
こういった病院のことを何故話題に出してきたかというと、これらの病院との連携関係を結び、協力医療機関となっている医療機関に紹介して、算定ができる加算等もできてきたのです。
コロナ禍での教訓を生かし、平時からの顔の見える関係を構築し、地域の中での協力体制・・・つまり非常時に動ける連携体制の構築が求められています。その中には「退院時支援」や「在宅療養を支援する医療機関」として病院と協定を結んでおくということも重要になります。
「生活を支える」とは・・・?
私の父も認知症で在宅介護をしていました。在宅療養支援診療所で在宅医療を熱心に取り組まれている医療機関と出会い、月1回訪問診療をお願いしていました。訪問看護師さんは毎週、そして訪問薬剤師さんは隔週で来てくださっていました。認知症でもありましたので、小規模多機能事業所と契約し、初めは週2回のデイサービスと週1回の訪問入浴から開始し、様々に対応していただきました。
しかし、所詮 訪問診療や訪問看護など、「点」での対応が主になります。生活は24時間365日続くわけなので、点での対応をいくら増やしても、家族の負担は多少減ったとしても、心情的には変わりません。認知症といっても「一人の人」なのです。個人の気質があり他人さまには良い顔をして、丁寧な対応もできますが家族のみになると・・・違う場合もあります。しかし、診療所・訪問看護ステーション・薬局・小規模多機能のそれぞれの事業所が情報を共有し、訪問時の状況を共有してくださったおかげで、伴走してくれていると感じることができました。これはとてもありがたかったことであり、助けてもらえているという実感が持てるのは、心強いものでした。
今回の改定では、この「点」での対応だけではなく、「面」で支えていくため、平時からのつながりや情報共有に対し、「入退院支援」や「退院後の訪問指導やリハビリテーション」さらには介護事業所のバックアップ・相談についても事前に後方支援としての役割を打ち合わせ(協定)ておくことにより診療報酬の評価がついてきています。特に相談支援を行う医療機関が無床診療所の場合でも、入院医療機関との連携体制があることに評価がついています。
さらに、コロナ禍での教訓を生かし、都道府県では平時から感染拡大期の状況に合わせ、外来受入れ(第二種協定指定医療機関)や病床の確保(第一種協定指定医療機関)、医療後の受入れ(後方支援医療機関)等を定め、法制化することにより対応力の確保が進められています。「外来感染対策向上加算」や「感染対策向上加算1・2・3」の要件の中にこれらの都道府県との協定締結が要件化されてきています。
無床診療所としても地域の中で、どのような介護・障害事業所があり、どのような医療機関があるか、把握していくことも求められており、かかりつけ医機能としても、大事なものになりますね。
これらは事務職員無くしては、日常的な情報の収集等が難しいのではないかと思っています。
おわりに・・・
かかりつけ医機能は、文言を読んでも、ふんわりとしていて、それぞれの医療機関の考えひとつで対応の仕方も濃度も変わってくるように思います。かなり以前から「地域医療構想・地域包括ケアシステムの構築」といわれてきていますが、なかなか進んでいないのが現状ではないでしょうか?
何故進まないのでしょうか?
人はどうしても自分が「大変だなあ、面倒だなあ」と思ってしまうと腰が引けてしまったり、目をつぶってしまったりします。しかし、「患者さんが生活をしていく上でどのような支援が必要なのか」「地域の住民や介護・障害事業所から何を求められているのか」という視点を持ち、できない部分は得意な・できる医療機関(事業所)と連携をとりつつ、患者さん目線や住民目線をなくさないようにしていかないといけないのではないかと思います。
今回の改定は、点数が上がった・下がったという単純な話ではありません。
先生方の地域医療に対する本気度を確認されているように思います。
本来患者のために、地域のために何が必要か、どのようなことが求められているか、今一度足元を見て取り組む方向性を確認する必要があるのではないかと思っております。
小規模病院・クリニックの先生方にとっては、正念場だと思います。
改定に込められたメッセージ・・・しっかりと読み解いていきましょう!
<参考資料> 令和6年3月31日確認
■前世代対応型の持続可能な社会保障制度を構築するための健康保険法等の一部を改正する法律案について(第163回社会保障審議会医療保険部会資料3_令和5年2月24日開催)
■令和6年度診療報酬改定の概要【外来】(厚生労働省保険局医療課_令和6年3月5日、説明会資料)
2024年4月1日
著者紹介
- 医業経営コンサルティング部 医業コンサル課 シニアコンサルタント
最新の投稿
- 2025年3月28日医療介護あれこれセミナー報告:ベースアップ評価料について
- 2025年3月24日電話応対スキル接遇レッスン~こんな電話応対、皆さんはどう感じますか?~
- 2025年3月21日医療介護あれこれ医療DX推進体制整備加算等に係る届出について
- 2025年3月21日Q&AよりQ&Aより~ベースアップ評価料(Ⅰ)の計画書・報告書はどうしたらいいですか?



