令和6年度診療報酬改定~入院①入院料の通則について~
長 幸美
医療介護あれこれ令和6年度改定において、入院料の通則が改定されました。
これまでの、①入院診療計画の策定、②院内感染防止対策、③医療安全管理体制、④褥瘡対策、及び⑤栄養管理の基準、に加え、⑥栄養管理体制の基準の明確化、⑦人生の最終段階における意思決定支援、及び⑧身体的拘束の最小化の取り組みを要件化しています。通則に盛り込まれた(要件化)ということは、実施しなければ、入院料の算定は認めないということになります。
今日は、この通則について、見ていきたいと思います。
目次
これまでのおさらい
現在の入院料算定の通則は5項目あります。まずはこの5項目をおさらいしておきましょう。
①入院診療計画の策定
入院の際に、医師・看護師・その他必要に応じた関係職種が共同して文書により、病名・症状・治療計画・検査内容及び日程・手術内容及び日程・推測される入院期間等について、入院後7日以内に説明を行うことが規定されています。
高齢者に関しては、在宅で退院後の生活がイメージできるような内容であることが求められています。
②院内感染防止対策の基準
院内感染防止対策が行われていることを求められたものですが、具体的には、院内感染防止対策委員会の設置(月1回以上の委員会の開催、年2回以上の院内研修会の開催、感染情報レポートの作成(週1回)、等が求められています。
③医療安全管理体制の基準
基本的な医療機関内の「医療安全管理体制の整備」が求められています。
具体的には、安全管理のための指針の整備、安全管理に関する基本的考え方や医療事故発生時の対応方法が文書化されていること、医療事故等の院内報告制度(ヒヤリハット報告、インシデント報告等)が整備されていること、医療安全のための委員会の設置(月1回開催)、安全責任者の配置、研修会の開催(年2回以上)が要件となっています。
④褥瘡対策の基準
医療機関において、褥瘡対策が行われていることが求められています。
具体的には、褥瘡対策にかかる専任の医師及び看護師から構成される褥瘡対策チームが設置されていること、入院時に褥瘡の危険因子の評価が行われていること、危険因子を有した患者に対し「褥瘡対策の診療計画」が策定されていること、等が盛り込まれています。褥瘡対策チームを中心に委員会を設置し定期的な委員会開催が求められています。
⑤栄養管理に関する基準
常勤の管理栄養士が配置されていること、管理栄養士をはじめとして医師・看護師・その他医療従事者が共同して栄養管理を行う体制を整備していること、あらかじめ栄養管理手順(栄養スクリーニングを含む栄養状態の評価、栄養管理計画、定期的な評価等)を作成していること、入院時に患者の栄養状態を確認し特別な栄養管理の必要の有無についてカルテに記載していることなどが要件となっています。
特別な管理が必要であると判断された場合は、栄養管理計画書を作成し、定期的な栄養評価や栄養補給に関する事項や栄養相談等を行うこととされています。
新たに通則として規定されたもの
これまでの通則を見てきましたがこの通則に加えて、令和6年度診療報酬改定において、次の三点が加えられてきました。それぞれに基準が設けられていますので、確認していきましょう。
また、これらには経過措置(約1年間)が設けられていますので、確認しましょう!
⑥栄養管理体制の基準の見直し
今回の改定は「食べる」ということをとても重要視されています。治療効果を上げるためにも、在宅で生活をしていくためにも、食事(栄養)がとても大事だということがあるからだと思いますが、これまでも通則の中にあった「栄養管理に関する基準」について、もう少し踏み込んだ形での「栄養管理体制の基準」が明確化されています。
つまり、管理栄養士をはじめとして、医師・看護師・その他の医療従事者が共同して栄養管理を行う体制を整備し、あらかじめ作成された栄養管理手順(標準的な栄養スクリーニングを含む栄養状態の評価、栄養管理計画策定、退院時を含む定期的な評価等)を実施することが求められています。
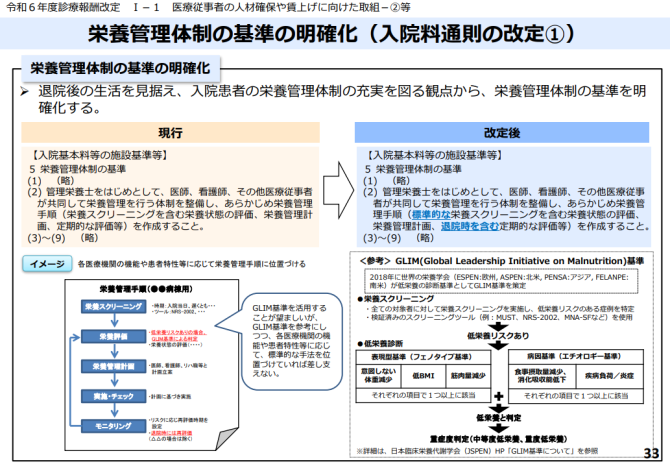
ここで注目してほしいのは、世界的に「低栄養の診断基準」として採用されている「GLIM基準」が採用されている点だと思います。すべての入院患者に対して、栄養スクリーニングを実施し、低栄養リスクのある症例を特定し、低栄養のリスクであると判断された場合には、重症度判定をしたうえで、栄養管理計画を策定し、多職種(医師・管理栄養士・リハ職等)と連携し、栄養改善計画を策定して、実施、PDCAを回して改善していくというものになります。これまでの栄養評価から一歩踏み込んだ形になっています。
⑦人生の最終段階における適切な意思決定支援の推進(ACPの実施体制について)
人生の最終段階における適切な意思決定支援を推進する観点から、厚生労働省「人生の最終段階に
おける医療・ケアの決定プロセスに関するガイドライン」(以下、「ガイドライン」とする。)等
の内容を踏まえ、意思決定支援に関する指針を作成することを要件とする入院料等の対象を見直すこととされました。つまり、入院した患者さんに対し、ACPの実践ができる体制が必要であるということです。
ただし、この体制については、小児や思春期精神科病棟などの、特定の病棟(病床)については除外されています。
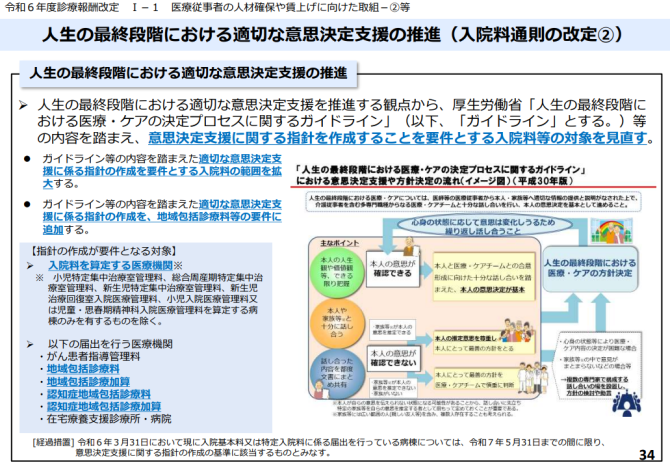
それと同時に、介護施設に関して、在宅療養支援診療所・病院をはじめとする「看取り」に関わる「かかりつけ医機能」を有する医療提供体制については、このACPについて実施する体制整備が求められています。当然といえば当然かもしれません。
本人の意思決定が基本であるとされながらも、本人の意思を尊重しつつ、その意思が確認できない状況の場合には、ご家族さまの意思を尊重しつつ、本人にとって何が最善かということを医療職も交えて話ができる場が必要になってきます。
⑧身体拘束を最小化する取り組みの強化~身体拘束(虐待)防止~
医療機関における身体的拘束を最小化する取組を強化するため、入院料の施設基準に、患者又は他の患者等の生命又は身体を保護するため緊急やむを得ない場合を除き、身体的拘束を行ってはならないことを規定するとともに、医療機関において組織的に身体的拘束を最小化する体制を整備する
ことを規定することとされました。

また、この「身体的拘束最小化」に関する基準を満たすことができない保険医療機関については、入院基本料・特定入院料又は短期滞在手術等基本料(短期滞在手術等基本料1を除く)の所定点数から、1日につき40点を減算することとされています。身体的拘束を行った患者さんのみではなく、医療機関として40点/日の減算ですので、大きいですね。注意していかなければなりません。
しかしながら、医療提供するうえで、心身の状況や緊急やむを得ない状況があった場合は、身体拘束もやむなしというところでしょうが、診療録にその理由を記録しなければならず、身体拘束した状況をしっかりとカルテに記載する必要があります。さらに、「身体拘束最小化チーム」が設置され、身体拘束の実施状況を把握し、「身体拘束最小化するための指針」を作成し、職員に周知することや、定期的に当該指針の見直しを行うことが求められています。
この指針については、鎮静を目的とした薬物の適正使用や器具・用具を使用した身体拘束に伴う運動抑制等の行動制限についても最小化にかかる内容を盛り込むことが求められています。
精神科領域の身体拘束については従前の「精神保健及び精神障害者福祉に関する法律の規定」に基づくものになります。
まとめ~在宅生活を意識した改定~
如何でしょうか? 通則が増えてきて面倒になってきたなぁ~とお考えになるでしょうか?
ACPも身体拘束最小化も、慢性期の病棟や地域包括ケア病床(病棟)、介護保険施設(事業所)では求められていましたが、急性期にも広がってきたことになります。
今回の改定では、こういった通則の改定も含めて、「プロセス」と「アウトカム」を意識した改定だと感じています。入院医療の場合の「アウトカム」は「治癒・病状の軽快」とともに「在宅復帰」・・・つまり治療をして退院することでしょう。そのために「地域の中で生活していくために必要なこと」をどう支援して、1日も早い在宅生活復帰をしてもらうか・・・その基本的な支援策が入院基本料の通則になっているように思えます。
院内感染防止対策も医療安全も褥瘡対策も、仮に院内感染が起これば入院期間が延びることになります。栄養状態が悪ければ、どんなに良い治療を施しても、良い結果は出にくいものです。入院期間が延長すれば、特に高齢者は在宅への退院が困難になることが予測されます。
そうならないようにするためにも大事なことだからこそ、通則の中に入ってきたのだと思います。
AdvanceCarePlanning(ACP)についても、仮に「積極的治療はしない」「延命治療はしない!」と決めたとしても、本人の置かれている状況が変わり、周りの家族の事情が変わってきたら、また、本人の苦痛が大きくなってきたら、別の治療法を選択することもあるかもしれません。何度でも相談できる体制も必要です。
身体拘束については、他者に危害を加えたり、治療上危険回避のために必要なこともあるかもしれません。大事なのは、状況の判断と倫理的に患者さんにとって必要かどうか、他の身体拘束以外の方法はないか、という判断になるのではないでしょうか?
先ずは患者さんの治療と早期退院(在宅復帰・社会復帰)のために何ができるのか、という視点を持って考えてみましょう!
【参考資料】 令和6年3月18日確認
■厚生労働省/令和6年度診療報酬改定について・・・改定のページは(こちら)
⇒説明会資料・説明会動画は(こちら)
2024年3月21日
著者紹介
- 医業経営コンサルティング部 医業コンサル課 シニアコンサルタント
最新の投稿
- 2025年3月28日医療介護あれこれセミナー報告:ベースアップ評価料について
- 2025年3月24日医療系事務職員応援隊接遇レッスン~こんな電話応対、皆さんはどう感じますか?~
- 2025年3月21日医療DX推進体整備加算の変更医療DX推進体制整備加算等に係る届出について
- 2025年3月21日医療事務基礎講座Q&Aより~ベースアップ評価料(Ⅰ)の計画書・報告書はどうしたらいいですか?



